浙里康养科普:长期卧床并发症——压疮
发布时间:2025-12-24 04:12:58 点击次数:0对于长期卧床的患者而言,最大的威胁有时并非疾病本身,而是一些悄然发生的并发症。其中,压疮因其高发性和高危害性,成为临床护理与家庭照护中必须攻克的一道难关。压疮不仅给患者带来持续的疼痛和不适,还可能引发感染,严重者甚至危及生命。
01什么是压疮?
压疮,又称压力性溃疡或褥疮,是指皮肤和/或皮下软组织在受到强烈和/或长期压力、或压力联合剪切力作用下,发生的局部损伤。通常发生于骨隆突处,如骶尾骨、足跟、髋部、肩胛等。
02压疮是如何发生的?
1. 核心病因
①垂直压力
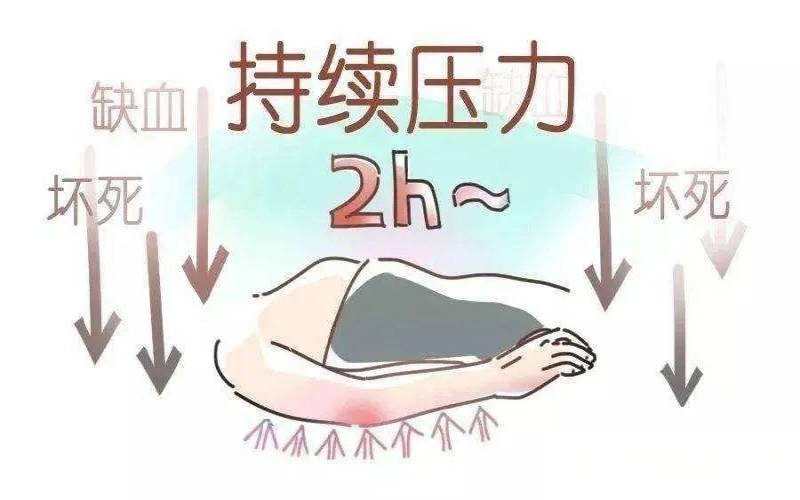
骨突部位(如骶尾、足跟)持续受压超过毛细血管压力(约32mmHg),持续2小时以上即可阻断血流,导致组织缺血缺氧、细胞坏死。压力越大、时间越长,风险越高。
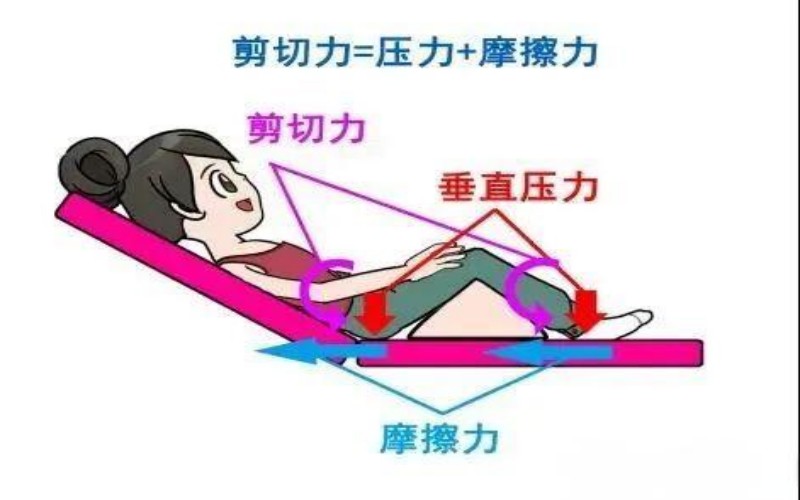
②剪切力
体位改变时(如半卧位身体下滑),深层组织与表层皮肤错位移动,扭曲血管阻断血流,比垂直压力更易造成深层组织损伤(如臀沟、骶尾部压疮)。
③摩擦力
皮肤与床单/衣物反复摩擦,破坏角质层屏障,削弱抵抗力,加速压力性损伤。
2. 诱发因素
①潮湿刺激
汗液、尿液等浸渍皮肤,使其变软易损,细菌滋生风险增加。
②营养不良
蛋白质、维生素缺乏导致皮下脂肪减少、肌肉萎缩,组织修复能力下降。
③年龄因素
老年人皮肤变薄、弹性减弱,血流减缓,更易受损。
④活动障碍
瘫痪、长期卧床者无法自主减压,局部持续受压。
03压疮的高危人群
1. 长期卧床或坐轮椅的患者
2. 活动能力受限的老年人
3. 神经系统疾病患者(如脊髓损伤、中风)
4. 重症监护患者
5. 营养不良患者
6. 感觉功能障碍患者
04压疮的好发部位
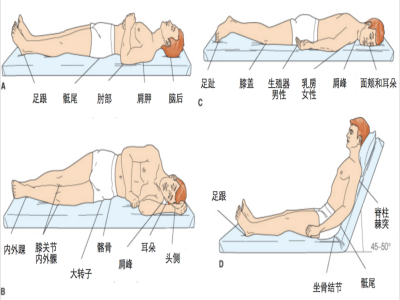
1. 仰卧位:枕部、肩胛部、肘部、骶尾部、足跟。
2. 侧卧位:耳部、肩部、髋部、膝关节内外侧、内外踝。
3. 俯卧位:耳部、颊部、肩部、女性乳房、男性生殖器、髂嵴、膝部、脚趾。
4. 坐位:坐骨结节、骶尾部。
05压疮的分期
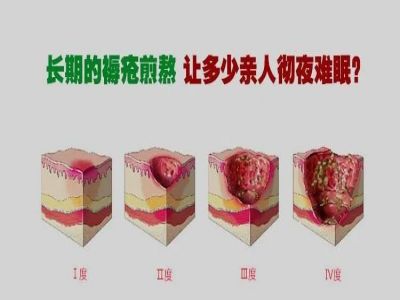
1. 第一期压疮淤血红润期——“红、肿、热、痛或麻木,持续30分钟不褪”在骨隆突处的皮肤完整伴有压力不褪色的局限性红斑。
深色皮肤可能无明显的苍白改变,但其颜色可能与周围组织不同。
2. 第二期压疮炎性浸润期——“紫红、硬结、疼痛、水疱”,真皮部分缺失。
表现为一个浅的开放性溃疡,伴有粉红色的伤口床(创面),无腐肉,也可能表现为一个完整的或破裂的血清性水疱。
3. 第三期压疮浅度溃疡期——表皮破损、溃疡形成。
全层皮肤组织缺损,可见皮下脂肪暴露,但骨头、肌腱、肌肉未外露,有腐肉存在,但组织缺失的深度不明确,可能包含有潜行和隧道。
4. 第四期压疮坏死溃疡期——侵入真皮下层、肌肉层、骨面、感染扩展。
全层组织缺失,伴有骨、肌腱或肌肉外露,伤口床的某些部位有腐肉或焦痂,常常有潜行或隧道。
5. 无法分期的压疮
全层组织缺失,溃疡底部有腐肉覆盖(黄色、黄褐色、灰色、绿色或褐色),或者伤口床有焦痂附着(碳色、褐色或黑色)。
06防大于治——压疮预防的核心策略
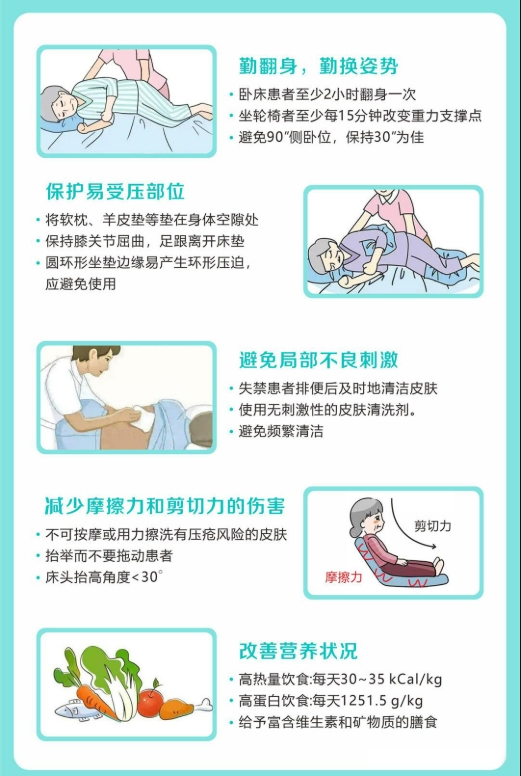
预防是应对压疮最经济、最有效的手段。核心是“减压、检查、护理”六字诀。
1. 有效减压,定时翻身
①黄金法则:对于卧床患者,至少每2小时更换一次体位。使用“30°侧卧位”(背部与床面呈30度角,用枕头支撑)替代90°侧卧位,能更好分散压力。
②善用工具:使用高规格泡沫床垫、交替充气床垫、减压垫圈(慎用,可能影响周边血供)等。
③悬空足跟:用小枕头或软垫将足跟完全悬空。
2. 全面细致的皮肤检查
每日至少一次,在光线充足下检查全身骨突处皮肤。重点关注发红、发热、硬结、疼痛或颜色改变的部位。
3. 保持皮肤清洁与干爽
①使用温和的清洁剂和温水(勿用过热),轻柔清洗。
②及时处理汗液、尿液和粪便。
③避免用力揉搓骨突处皮肤。
4. 改善全身营养状况
蛋白质是组织修复的基石。确保患者摄入充足的优质蛋白(如鱼、肉、蛋、奶)、维生素(特别是维生素C、锌)和热量。
5. 健康教育
教会患者及家属识别早期迹象,理解翻身的重要性,共同参与预防。
07压疮的治疗策略
评估、测量并记录压疮的部位、大小(长、宽、深)、创面组织形态、渗出液、有无潜行或窦道、伤口边缘及周围皮肤状况等,对压疮的发生发展进行动态监测,根据压疮分期的不同和伤口情况采取针对性的治疗和护理措施。
1. 1期压疮(淤血红润期)
①减压:定时翻身(每2小时一次),使用气垫床、减压垫等分散压力,避免骨突部位持续受压。
②皮肤护理:保持皮肤清洁干燥,用温水轻拭后蘸干,避免使用碱性肥皂。可涂抹液体滋润敷料或水胶体敷料保护皮肤,减少摩擦。
③观察:密切观察红斑变化,若持续不消退或加重,需及时处理。
2. 2期压疮(炎性浸润期)
①水疱处理:小水疱(直径≤5mm)保持完整,避免摩擦,可覆盖水胶体敷料;大水疱(直径>5mm)用无菌注射器低位抽吸液体,保留疱皮,再覆盖水胶体或泡沫敷料。
②创面护理:用生理盐水清洁创面,渗液少者用渗水性敷料,渗液多者用藻酸盐或泡沫敷料吸收渗液,促进愈合。
③预防感染:避免使用刺激性消毒剂,定期更换敷料,观察有无感染迹象。
3. 3期压疮(浅度溃疡期)
①清创:清除伤口内的腐肉,可采用外科清创、自溶性清创或酶学清创等方法,促进健康肉芽组织生长。
②敷料选择:根据渗液情况选择敷料,渗液少可用渗水性敷料,渗液多用藻酸盐或泡沫敷料;存在潜行或窦道时,用填充敷料促进愈合。
③感染控制:留取创面分泌物做细菌培养,如有感染,局部使用银离子敷料,必要时全身应用抗生素。
④营养支持:补充高蛋白、维生素C及锌等营养素,必要时静脉补充白蛋白,促进组织修复。
4. 4期压疮(坏死溃疡期)
①彻底清创:去除所有坏死组织,必要时进行外科手术清创,暴露深部组织。
②感染控制:加强全身抗感染治疗,使用抗菌敷料(如银离子敷料)控制局部感染。
③创面处理:对于深部伤口,可采用负压伤口治疗技术促进肉芽组织生长;若创面较大,可能需要皮瓣移植或植皮手术修复。
④全身支持:密切监测生命体征,纠正贫血、低蛋白血症,控制基础疾病,提高患者免疫力。
5. 不可分期压疮
①评估与清创:若焦痂稳定(干燥、无渗液、无红肿),可保留以保护深部组织;否则需彻底清除腐肉和焦痂,明确损伤深度,后续按3期或4期压疮处理。
②减压与护理:持续减压,保持创面清洁,预防感染,同时加强全身支持治疗。
